MRI พบว่าเป็นหมอนรองปลิ้น แต่รักษาแล้วอาการไม่ดีขึ้น
[Blog] Case Study ep10 | Written By CO-HAND Clinicวันนี้ขอมาแชร์เรื่อง “MRI กับอาการปวด”
หลายเคสพบว่าอาการปวดไม่ได้เกิดจากสิ่งที่เห็นในฟิล์มเพียงอย่างเดียว แต่เกิดจากหลายปัจจัยร่วมกัน เช่น กล้ามเนื้อ พังผืด เส้นประสาท และการควบคุมการเคลื่อนไหวที่ผิดปกติ
เคสนี้มาด้วยอาการปวดตึงบริเวณหลังล่าง บางครั้งมีอาการชาลงขา เป็นมาประมาณเกือบ 1 ปี
.
ไปพบแพทย์และได้รับการตรวจ MRI ผลพบว่ามีภาวะหมอนรองกระดูกปลิ้นทับเส้นประสาท
.
Patient Overview
อายุ: 65 ปี
อาชีพ: แม่บ้าน
พฤติกรรมการใช้ชีวิต: ชอบนั่งเล่นบนโซฟาติดต่อกัน 1–2 ชั่วโมง
กิจกรรมและการออกกำลังกาย: Weight training 2 วัน/สัปดาห์
.
ในเคสที่มีอาการปวดหลังร้าวลงขา ลงสะโพก แสบๆ บริเวณหลังหรือก้น หรือมีอาการชา
สิ่งสำคัญคือการตรวจแยกสาเหตุก่อนว่าอาการปวดเกิดจากโครงสร้างใดกันแน่
.
การตรวจร่างกาย
Movement loss: Limit ROM of lumbar extension
Repetitive movement of lumbar spine: No peripheralization
Straight Leg Raise (SLR): Negative
Provocation test of SI joint: Negative
PAIVM: Hypomobility of L4–L5 spine และมี referred pain ลงขา
.
Muscle testing
พบการทำงานต่ำ (Underwork) ของ
Quadriceps
Hamstring
Gluteus medius
Rectus abdominis
.
Treatment
Mobilize with movement
Myofascial release
Activate gluteus muscles และ core stabilizers
Improve single-leg balance training และ functional movement
.
ในเคสนี้ หากรักษาด้วยแนวคิดของหมอนรองกระดูกปลิ้นเพียงอย่างเดียว อาการอาจไม่ดีขึ้น
เนื่องจากสาเหตุหลักที่พบคือการเสื่อมของกระดูก ส่งผลให้เกิดการรบกวนทางเดินของเส้นประสาท ทำให้มีอาการปวดหลังเรื้อรังและร้าวลงขา
.
หลังเริ่มการรักษาด้วยการออกกำลังกาย พบว่าอาการปวดหลังลดลงอย่างชัดเจน แต่อาการชาลงขายังคงมีอยู่บางส่วน
.
หลายเคสที่มีอาการปวดร้าวลงขา ภาพ MRI พบว่ามีหมอนรองกระดูกปลิ้น (HNP)
แต่เมื่อทำการตรวจทางกายภาพบำบัด กลับพบว่าอาการปวดไม่ได้เกิดจากหมอนรองกระดูกปลิ้นโดยตรง
.
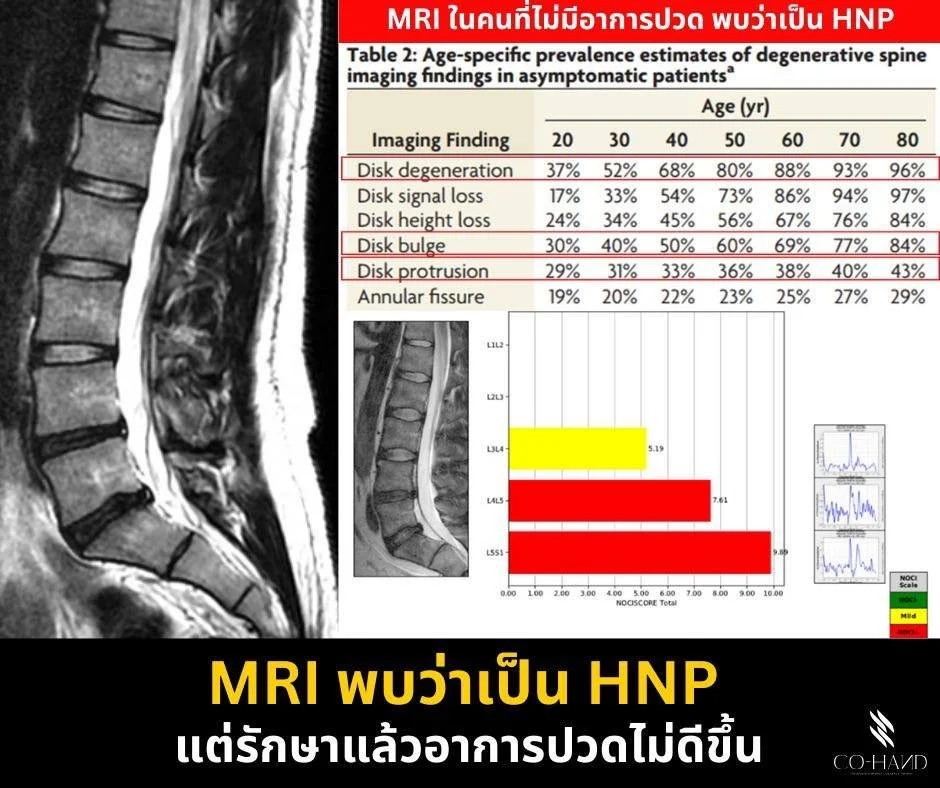
มีการรวบรวมข้อมูลจากงานวิจัยที่นำกลุ่มคนซึ่งไม่มีอาการปวดหลังไปตรวจ MRI
พบว่ามีภาวะหมอนรองกระดูกปลิ้นได้เช่นกัน โดยเฉพาะในช่วงอายุ 40–50 ปี
กล่าวได้ว่า “ไม่ปวด ก็ตรวจเจอได้”
.
งานวิจัยที่เปรียบเทียบความแม่นยำของการตรวจ พบว่า
การวินิจฉัยหมอนรองกระดูกปลิ้นทับเส้นประสาท ต้องพิจารณา Centralization phenomenon
การประเมินข้อต่อเชิงกราน ต้องใช้การตรวจทางกายภาพร่วมกันอย่างน้อย 5–6 การทดสอบ
ผลการศึกษาสรุปว่า ไม่มีการตรวจใดดีที่สุดเพียงอย่างเดียว
จำเป็นต้องใช้ภาพถ่าย X-ray หรือ MRI ร่วมกับการตรวจแยกอาการด้วยเทคนิคเฉพาะทางกายภาพบำบัด
.
นอกจากนี้ งานวิจัยยังพบว่า กลุ่มอาชีพที่ต้องนั่งนานหรือทำงานเป็นเวลานาน มีโอกาสเกิดอาการปวดหลังมากกว่า
.
จากข้อมูลทั้งหมด
MRI เปรียบเสมือน “ภาพถ่าย” ที่เห็นทุกโครงสร้าง แต่ไม่สะท้อนความรู้สึกของผู้ป่วย
ขณะที่การตรวจทางกายภาพบำบัดเปรียบเสมือน “วิดีโอ” ที่ช่วยให้เข้าใจอาการปวดในขณะเคลื่อนไหว และแยกได้ว่าอาการมาจากโครงสร้างใด
.
การตรวจพบว่ามีหมอนรองกระดูกสันหลังปลิ้น ไม่ได้หมายความว่าจะต้องเป็นภาวะนี้ไปตลอดชีวิต
หลายคนผ่านไป 1–2 ปีแล้วยังเข้าใจว่าตนเองเป็นหมอนรองกระดูกปลิ้นอยู่ ทั้งที่อาการเปลี่ยนไปแล้ว
.
เอกสารอ้างอิง
Babateen, Emad M et al. Cureus. 2022
Han, Christopher S et al. EClinicalMedicine. 2023
Brinjikji, W et al. AJNR. 2015
Jamaludin, A. et al. European Spine Journal. 2023
Wassenaar, Merel et al. European Spine Journal. 2012
.
#รักษาที่ต้นเหตุ
#1%ที่จะทำให้99%เปลี่ยนไป
The 1% that matters
#PersonalizeHealing #ExperienceTailored
